治療について
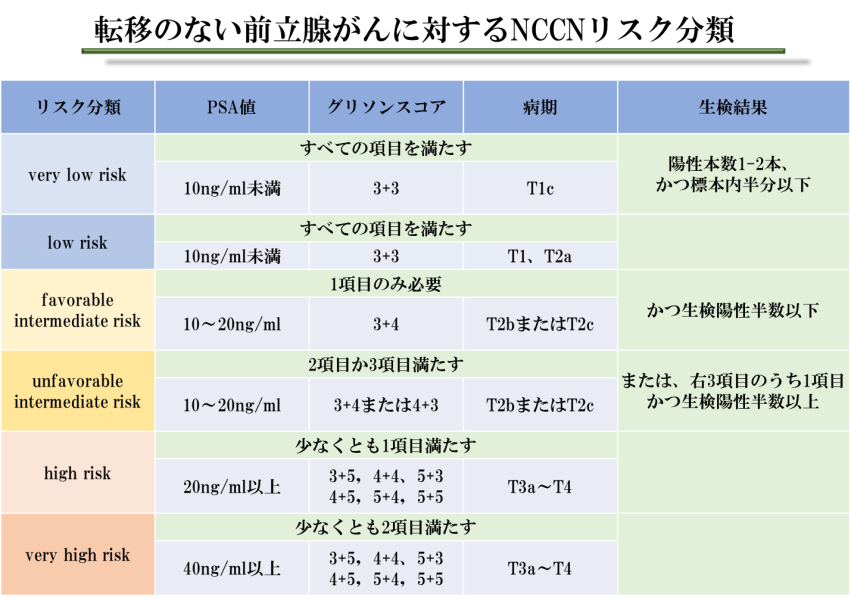
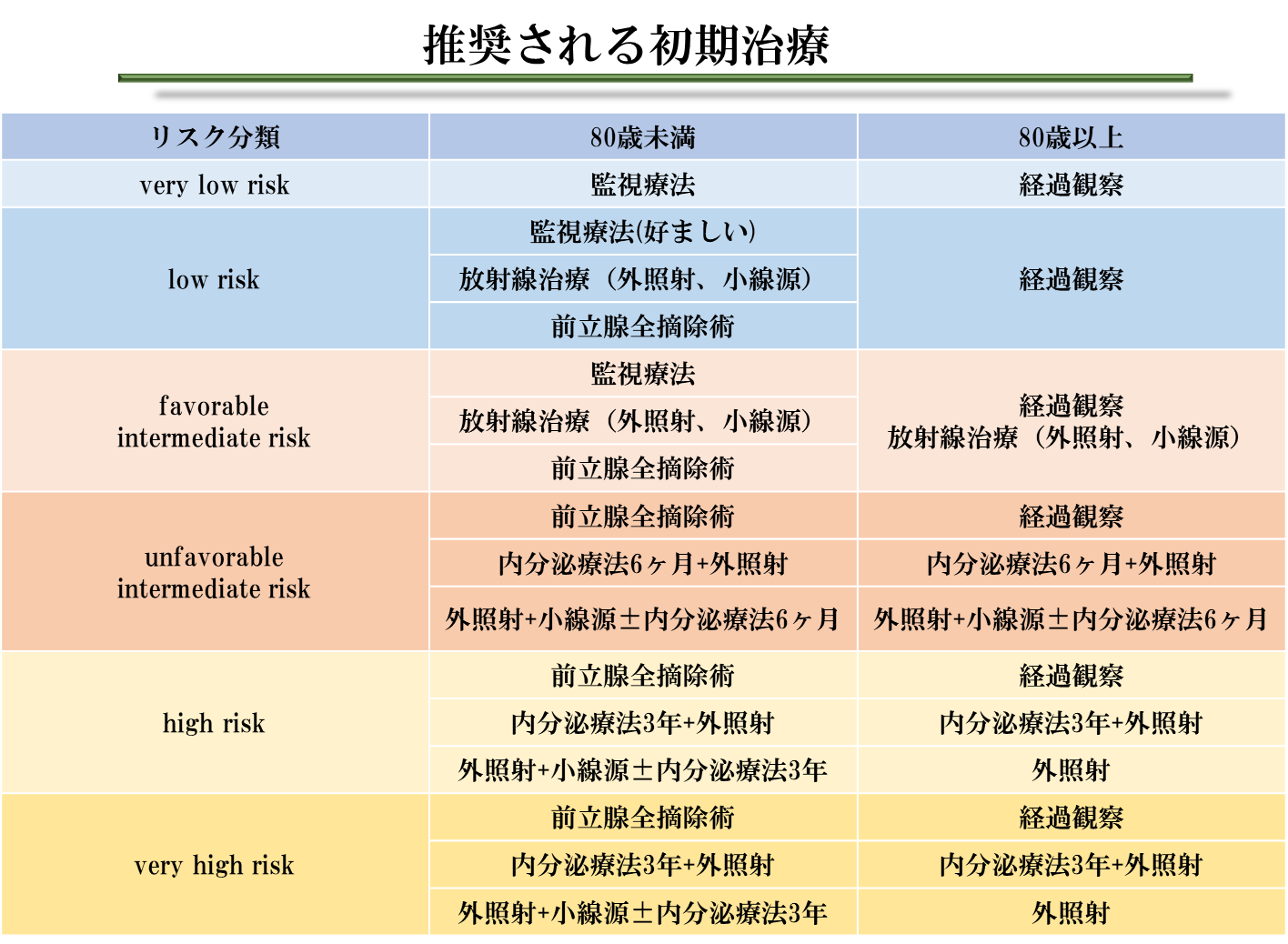
治療では病期(病気の進み具合)・PSA値・がんの悪性度にあわせ、患者さんの年齢や体力などを考慮して治療選択をおこないます。
治療に入ってからのPSA検査は、前立腺がんの治療効果判定のための腫瘍マーカーとして用いられます。
転移のある前立腺がん
内分泌療法
抗がん剤治療
骨転移部位の鎮痛目的に放射線照射
積極的監視
前立腺がんは無症状で経過し、死因にならない潜在がんも少なくありません。超早期がんの場合、定期的に検査を行って治療を行わずに「注意深い経過観察」をすることがあります。

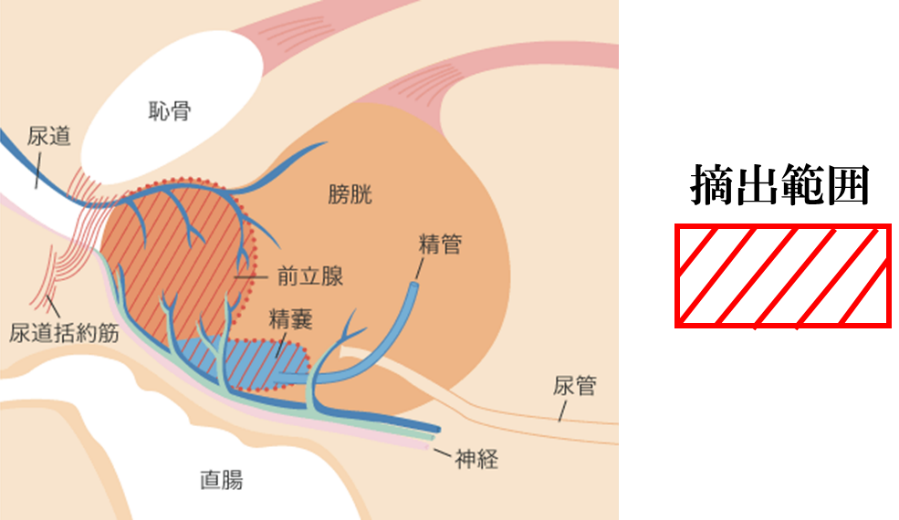
根治的前立腺全摘除術
前立腺がん手術は、前立腺に限局したがんを完全に摘除することを目的に、前立腺と精嚢を一塊にして摘出します。前立腺がんの悪性度や病期によって、リンパ節郭清を行います。
ロボット支援腹腔鏡下前立腺全摘除術
現在、ロボット支援腹腔鏡下前立腺摘出術が広く行われています。当院では、2019年11月に最新のアメリカ合衆国インテュイティブ社が開発した手術支援ロボットダヴィンチ (da Vinci Xi)を導入しました。
特殊な鉗子をお腹に入れ、拡大された3D立体画像を見ながら、同じ手術室内の少し離れたところから遠隔操作で手術をします。良好な視野のもと、微細な動きができる鉗子の操作が可能となりました。従来の開腹手術と比べて、傷が小さく、出血量は少なく、術後回復の早い、体への負担が少ない手術です。

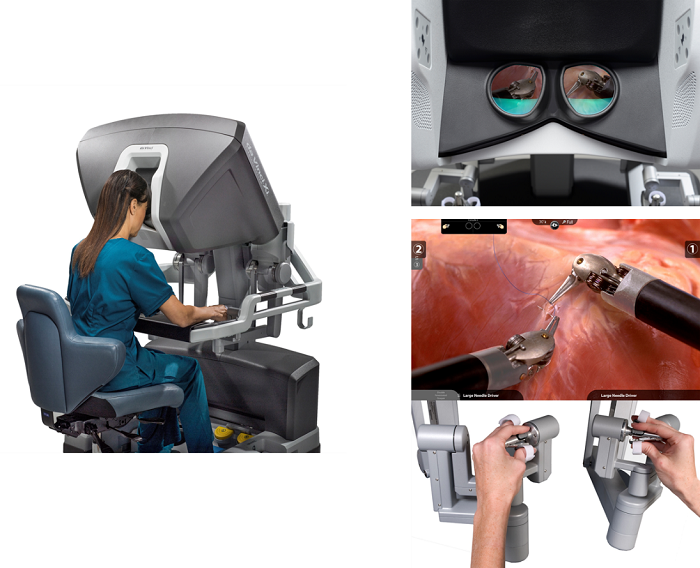
さらに、当院で経直腸的前立腺生検を行われた方は、検出された前立腺がんの位置を3D画像で表示し、病巣の位置を確認しながら手術を行うことが可能になり、腫瘍の完全切除率の向上が期待できます。
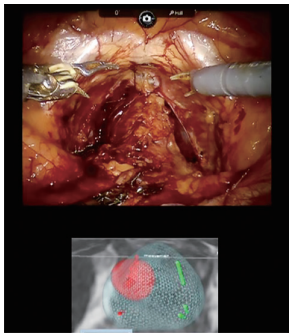 手術時に術者が見ている画面。上段はダビンチによる前立腺全摘除術の術野。下段はがん病巣(赤丸で表示)を示した3D画像。
手術時に術者が見ている画面。上段はダビンチによる前立腺全摘除術の術野。下段はがん病巣(赤丸で表示)を示した3D画像。

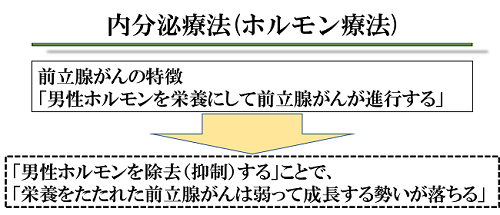
内分泌療法(ホルモン療法)
前立腺がんは「男性ホルモンを栄養にして前立腺がんが進行する」という特徴があります。そこで、「男性ホルモンを除去(抑制)する」ことで、「栄養をたたれた前立腺がんは弱って成長する勢いが落ちる」という治療法です。ホルモン療法は、男性ホルモンを抑えることによる副作用(勃起力低下、骨密度低下、肝機能障害、貧血など)がおこることがありますが、抗がん剤と違って大きな副作用は比較的少なく、ご高齢者の方にも負担が少ない治療です。
男性ホルモンの95~97%は精巣から分泌され、残りは副腎から分泌されます。
内分泌療法は、下垂体からの命令をブロックして精巣から男性ホルモンを分泌させないようにすることと、残りの男性ホルモンが前立腺がんに作用させないようにすることを組み合わせて行います。どの薬剤を組み合わせるかは、個々の年齢、全身状態、持病の状況に応じて検討します。
- 精巣から男性ホルモンを分泌させないようにする薬剤
リュープロレリン、ゴセレリン、デガレリクス(いずれも皮下注射)
- 前立腺がんに男性ホルモンを作用させないようにする薬剤
ビカルタミド、アパルタミド、エンザルタミド、アビラテロン(いずれも内服薬)
アパルタミドとエンザルタミドは遠隔転移を有する前立腺がんに適応があります。また、アビラテロンはハイリスク予後因子(内臓転移、骨転移3か所以上、グリソンスコア8点以上など)を有する前立腺がんに適応があります。
放射線治療
放射線治療は、高エネルギーのX線や電子線を照射してがん細胞を傷害し、がんを小さくする療法です。放射線には、がん細胞のDNAにダメージを与え、増殖を止める力があります。外照射療法と組織内照射療法があります。
- 外照射療法は、体の外から前立腺に放射線を照射する方法です。治療範囲をコンピューターで前立腺の形に合わせることで、周囲の臓器(直腸や膀胱)にあたる量を減らす三次元原体照射や、その進化形である強度変調放射線治療(IMRT)が用いられることもあります。一般的に、1日1回、週5回で7~8週間前後を要します。リスクや骨盤内の転移の有無によって、ホルモン療法との併用や骨盤領域への照射を行うことがあります。
- 内照射:カプセルに密封された放射性の小線源(ヨウ素125)を前立腺に穿刺針を用いて埋め込み、前立腺の内側から放射線を照射してがん細胞を死滅させる治療法です。
(当院では行っておりませんので、適応・希望があれば紹介します。)
化学療法
化学療法は、抗がん剤を投与することにより、がん細胞を消滅させたり小さくしたりすることを目的として行います。一般的には、転移があるがんで、内分泌療法の効果がなくなったがんに対して行います。
去勢抵抗性前立腺がんに対する治療
内分泌療法で効果がなくなった場合(治療にも関わらず腫瘍マーカーのPSAが上昇する場合や痛みなどの臨床症状が悪化する場合など)は去勢抵抗性前立腺がんといわれます。その場合は、アンドロゲン受容体阻害剤(アパルタミド、ダロルタミド、アビラテロン、エンザルタミド)や抗がん剤(ドセタキセル、カバジタキセル)が用いられます。
- アパルタミド 240mgの連日内服
遠隔転移を有しない去勢抵抗性前立腺がんが適応になります。
主な副作用:皮膚障害、心臓障害、骨折、疲労感、甲状腺機能低下など
注意すべき有害事象:けいれん発作発現時は中止します。
- ダロルタミド1200mgの連日内服
遠隔転移を有しない去勢抵抗性前立腺がんが適応になります。
重度の肝機能障害患者には投与できません。
主な副作用:心筋障害、間質性肺炎、疲労感など
- アビラテロン 1000mg + プレドニゾロン 10mg の連日内服
重度の肝機能障害患者には投与禁忌
主な副作用:疲労感、ほてり、嘔気など
注意すべき有害事象:肝機能障害、低カリウム血症、体液貯留、血圧上昇など
- ドセタキセル 70mg/m2 3週毎の点滴 + プレドニゾロン 10mgの連日内服
骨髄機能が回復していない場合(投与当日の好中球数2000未満)や感染症を発症しているときは投与禁忌
主な副作用:脱毛、食欲不振、全身倦怠感、末梢神経障害、爪の変化、味覚障害など
注意すべき有害事象:好中球減少症、血小板減少症、ショック症状・アナフィラキシー、肝機能障害、急性腎障害、間質性肺炎など
- エンザルタミド 160mgの連日内服
主な副作用:疲労感、嘔気、食欲不振など
注意すべき有害事象:けいれん発作、間質性肺疾患、血小板減少症など
慎重投与すべき症例:けいれんや脳梗塞の既往がある患者,脳転移症例,間質性肺炎、アルコール大量摂取者など
- カバジタキセル 20~25mg/m2 3週毎の点滴 + プレドニゾロン 10mgの連日内服
重度の肝機能障害患者には投与禁忌
骨髄機能が回復していない場合(投与当日の好中球数1500未満)は投与禁忌
好中球減少症が必発であり、発熱性好中球減少症の予防のためG-CSF製剤の一次予防投与を行います。
主な副作用:下痢、疲労感、悪心、食欲不振など
注意すべき有害事象:好中球減少症、貧血、血小板減少症、肝機能障害、間質性肺炎、重篤な下痢など
- ゾーフィゴ〔塩化ラジウム(223Ra)注射液〕4週間間隔で最大6回まで
骨転移のある去勢抵抗性前立線がんが適応で、骨以外の転移がある場合適応がありません。
主な副作用:貧血、リンパ球減少、血小板減少、下痢、悪心など
注意すべき有害事象:骨髄抑制